Mulheres desconhecem as recomendações médicas para a mamografia

Embora as sociedades médicas recomendem a realização anual da mamografia a partir dos 40 anos de idade¹, grande parte das mulheres não está ciente dessa necessidade. Esse é um dos achados da pesquisa Câncer de Mama no Brasil: Desafios e Direitos, realizada pelo Ipec – Inteligência em Pesquisa e Consultoria com 1.400 mulheres, a pedido da Pfizer. Foram entrevistadas internautas de São Paulo (capital) e das regiões metropolitanas de Belém (PA), Porto Alegre (RS), Recife (PE), Rio de Janeiro (RJ) e Distrito Federal, com 20 anos ou mais de idade.
Uma em cada quatro mulheres (40%) entrevistadas pela pesquisa acredita que, em qualquer idade, a mamografia é necessária apenas quando outros tipos de exames (como o ultrassom) indicam alterações na mama, enquanto 17% não sabem avaliar se essa conduta seria ou não adequada. Além disso, quase metade da amostra (48%) tem a falsa percepção de que, caso nenhuma lesão seja identificada na mamografia, a mulher fica liberada, a partir daquele momento, para fazer apenas o autoexame em casa.
Erroneamente, 63% das mulheres ouvidas estão convictas de que o autoexame seria a principal medida para a detecção precoce do câncer de mama. Esse porcentual chega a 68% entre as entrevistadas mais velhas, com 60 anos ou mais de idade, justamente a faixa etária sob maior risco para a doença². “A mamografia pode detectar tumores menores que 1 cm, enquanto aqueles muito pequenos podem não ser perceptíveis ao toque. Além disso, quando a mulher faz a palpação e não encontra alterações, pode deixar de fazer avaliações de rotina que detectariam a doença precocemente, quando o prognóstico é muito melhor”, afirma a diretora médica da Pfizer Brasil, Adriana Ribeiro.
Uma a cada quatro entrevistadas (26%) também não sabe que mulheres sem histórico de câncer de mama na família devem fazer mamografia anualmente, a partir dos 40 anos. O mesmo porcentual de mulheres considera que a mamografia é necessária apenas a partir dos 55 anos ou a partir do momento em que a mulher entra na menopausa, uma taxa que chega a 35% entre as entrevistadas das regiões de Belém e do Recife, bem como também é maior entre aquelas que estudaram somente até o fundamental (43%), na comparação com o grupo do ensino superior (23%).
Exames atrasados
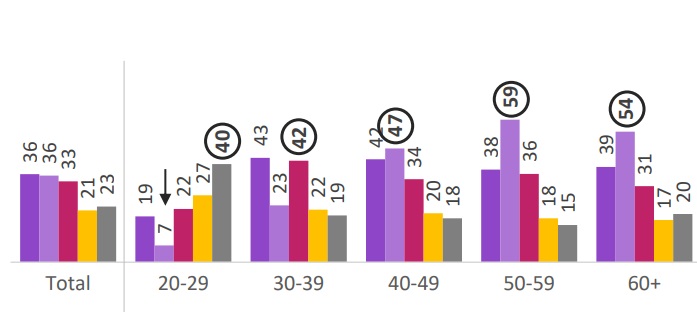
Perguntadas sobre os exames mamários de rotina realizados nos últimos 18 meses, apenas 47% das mulheres entre 40 e 49 anos entrevistadas pela pesquisa passaram pela mamografia. Mesmo entre as entrevistadas com 60 anos ou mais de idade esse porcentual é baixo, chegando a 54% neste segmento. Além disso, uma parcela importante das participantes afirma que não passou por nenhum exame médico focado nas mamas no período, como indica a tabela abaixo:
Exames mamários realizados nos últimos 18 meses

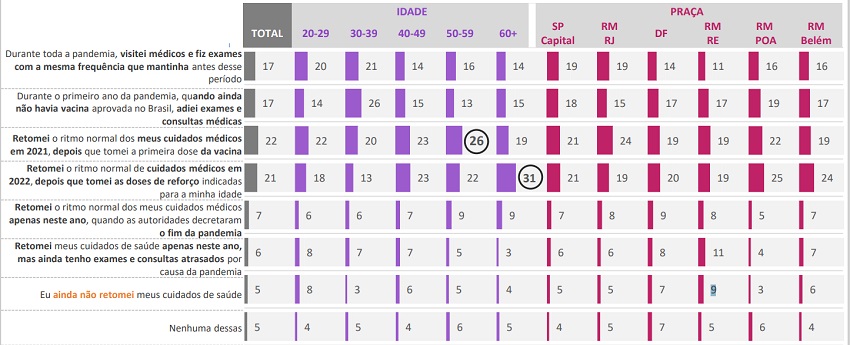
Os dados da pesquisa apontam também que os impactos da pandemia de covid-19 na saúde feminina ainda podem ser sentidos. Uma a cada 10 mulheres entrevistadas (13%) retomou seus cuidados médicos apenas neste ano de 2023, quando as autoridades decretaram o fim da emergência de saúde. Por outro lado, 22% voltaram a essa rotina já em 2021, após receberem a primeira dose da vacina contra a covid-19, enquanto 21% o fizeram no ano passado, quando receberam as doses de reforço indicadas para sua faixa etária (conforme indica o quadro abaixo).
“Se considerarmos que a pandemia começou no início de 2020, estamos falando de mulheres que ficaram anos longe do sistema de saúde. Isso significa que muitos diagnósticos de câncer de mama podem ter deixado de ser feitos de forma precoce”, complementa Adriana. Há, ainda, uma parcela considerável de respondentes que, até o momento, ainda não retomou seus cuidados médicos, especialmente entre as participantes da região metropolitana do Recife (PE), onde essa taxa chega a 9%,
Como ficaram os cuidados com a saúde durante a pandemia
Fatores de risco modificáveis são ignorados
Cerca de um terço (32%) das respondentes entende que o câncer de mama está relacionado a fatores de risco modificáveis, que dependem do estilo de vida. Porém, 7 a cada 10 participantes da pesquisa (71%) afirmam que a principal causa da doença seria a herança genética, ou seja, o diagnóstico de outros casos do tumor na família. Esse porcentual é sensivelmente maior na região metropolitana de Porto Alegre (RS), onde a taxa chega a 78%, embora a literatura médica aponte que apenas 5% a 10% do total de casos estão associados a esse fator².
Por outro lado, a maior parte das participantes ignora a relação entre o estilo de vida e a doença: 70% delas não identificam a associação com o consumo de bebidas alcoólicas, uma percepção que permeia todas as regiões e faixas etárias contempladas pela pesquisa. O impacto do excesso de peso, sobretudo após a menopausa, é outro fator de risco desconhecido pela maioria das mulheres contempladas pelo levantamento (58%).
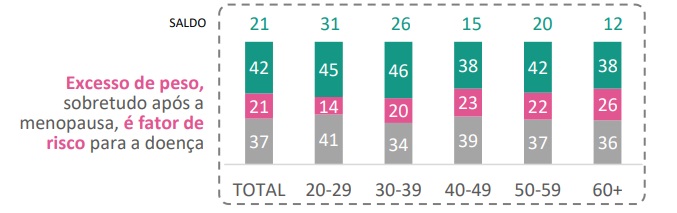
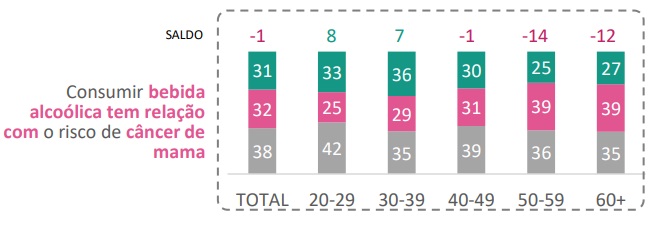

“Estamos falando de uma doença multifatorial, em que hábitos de vida e até comportamentos sociais, como a redução no número de filhos, são considerados fatores de risco”, reforça a diretora médica da Pfizer. “Acreditar que a herança genética é o principal fator que determina o aparecimento da doença desencoraja a adoção de comportamentos que dependem da tomada de decisões e que realmente podem fazer a diferença nesse contexto, como a manutenção de um peso saudável, a partir de atividades físicas e alimentação adequada”, reforça Adriana.
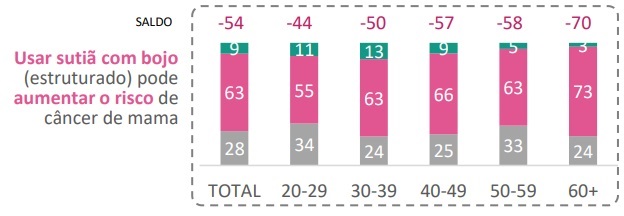
Se de um lado fatores de risco importantes são ignorados, de outro mitos antigos ainda persistem. Mais de um terço das respondentes (37%) tem dúvidas sobre a relação entre o uso de sutiã com bojo (estruturado) e o risco de câncer de mama: na região metropolitana de Belém, apenas metade das mulheres entrevistadas está convicta de que essa associação é falsa. As diferenças de percepção também variam consideravelmente entre as faixas etárias, com as mais velhas mais bem informadas a esse respeito.

A falsa associação entre o surgimento do câncer de mama e fatores subjetivos, ligados às emoções ou à espiritualidade, é um mito que vem perdendo força entre as mulheres, mas ainda está presente em parte das entrevistadas: 8% delas atribuem a doença a esses aspectos, mas esse porcentual era de 14% na edição 2022 da pesquisa realizada pelo Ipec, quando essa mesma pergunta foi aplicada. Atualmente, a associação do tumor a esses elementos subjetivos (o surgimento do tumor em decorrência de mágoa e falta de perdão, ou por estar nos planos de Deus) é mais pronunciada entre as entrevistadas de menor escolaridade (com ensino fundamental), nas quais esse dado chega a 15%.
Direitos em saúde
O levantamento realizado pelo Ipec também abordou a percepção das mulheres sobre seus direitos na saúde, tanto em relação a exames e tratamentos para o câncer de mama quanto sobre a participação social nas decisões ligadas ao tema no País e dentro de sua própria família.
Quatro a cada 10 entrevistadas pela pesquisa do Ipec (45%) desconhecem que um paciente com câncer tem direito a iniciar seu tratamento na rede pública em até 60 dias contados após o diagnóstico do tumor e praticamente o mesmo porcentual (44%) também ignora que, caso exista uma suspeita de câncer, os exames feitos pelo Sistema Único de Saúde (SUS) para confirmar o diagnóstico devem ser realizados em até 30 dias.
Além disso, menos da metade das respondentes (44%) sabe da existência da ferramenta de participação social Consulta Pública, que o governo pode usar para conhecer a opinião da sociedade sobre decisões ligadas às redes pública ou suplementar de saúde. O conhecimento sobre esse tema é ainda menor entre as mulheres mais velhas (38%), como indica a tabela abaixo:
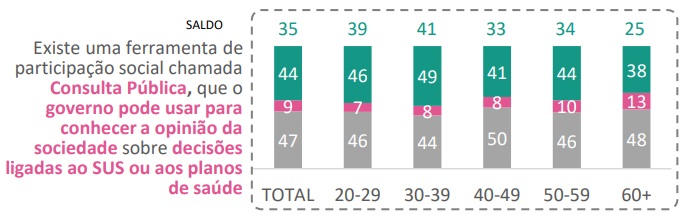

Os dados da pesquisa indicam que em todas as faixas etárias e regiões há pouca familiaridade sobre as oportunidades de participação social nas decisões de saúde do País a partir de consultas públicas. Contudo, a região metropolitana de Belém é a única em que a maioria das respondentes (51%) afirma já ter participado de um processo desse tipo. Por outro lado, a participação é menor entre as entrevistadas de maior escolaridade (com ensino superior), entre as quais essa taxa é de 36% – esse porcentual sobe para 48% no grupo com menos anos de estudo (com ensino fundamental).
“Precisamos resgatar nas pessoas o senso de cidadania, o que se conecta com conhecer e exercitar direitos e deveres, em especial com relação à própria saúde. Conhecer não é privilégio, é oportunidade. E, se eu não me envolvo, alguém vai se envolver por mim”, comenta a presidente do Instituto Oncoguia, Luciana Holtz.
Cuidados paliativos e o fim da vida
“Cuidados paliativos são medidas adotadas visando a qualidade de vida do paciente oncológico e de sua família durante toda a jornada de enfrentamento da doença, inclusive quando há chance de cura, como forma de prevenir ou aliviar o sofrimento ao longo desse processo”, diz a oncologista Solange Sanches, coordenadora da Equipe Mama do Centro de Referência de Tumores de Mama do AC Camargo Câncer Center. Entre as mulheres que participaram do levantamento, contudo, menos da metade (47%) tem essa percepção adequada sobre o tema e existe uma variação importante conforme os anos de estudo da mulher: a taxa vai de 30% entre aquelas com ensino fundamental para 51% no grupo com ensino superior.
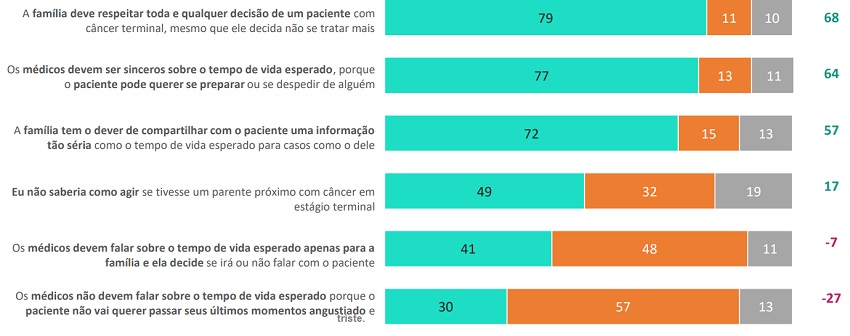
A pesquisa também investigou a percepção das mulheres sobre medidas e decisões relacionadas aos pacientes terminais, no que se refere às ações de médicos, familiares e amigos de um paciente quando a possibilidade de morte parece inevitável e previsível. A maioria delas (68%) afirma que não saberia como agir em uma situação como essa, taxa que alcança 75% entre as mais novas, de 20 a 29 anos de idade.
As participantes da pesquisa esperam que os médicos sejam sinceros sobre o tempo de vida esperado para um paciente oncológico, considerando que ele pode querer se preparar para esse momento ou se despedir de alguém. Essa é a percepção de 77% das entrevistadas. Para 30%, em contrapartida, esse tema não deveria ser abordado com o paciente pelos profissionais, para que ele não passe seus últimos momentos angustiado ou triste.
Ainda em relação aos pacientes terminais, embora 72% das mulheres ouvidas estejam de acordo com a ideia de que a família tem o dever de compartilhar com o paciente uma informação tão séria como o tempo de vida esperado, 41% dizem que os médicos deveriam revelar essa informação apenas aos familiares, ficando a cargo deles a decisão de compartilhar ou não a notícia. É forte a percepção, contudo, de que a família deve respeitar qualquer decisão de um paciente terminal, mesmo que ele decida não se tratar mais: 79% estão de acordo com essa conduta.
Percepções sobre como devem agir médicos, familiares e amigos de um paciente que tem câncer, quando a possibilidade de morte parece inevitável e previsível
A pesquisa aponta, ainda, que a maior parte das mulheres entrevistadas não tem conhecimento adequado sobre o testamento vital, que permite a toda pessoa a definição de quais tratamentos ela deseja receber caso enfrente uma doença terminal e incurável: apenas 27% da amostra tem essa percepção sobre o documento, enquanto 41% desconhecem a ferramenta. Entre as respondentes com 60 anos ou mais de idade, 12% acreditam que o testamento vital ainda não é permitido no Brasil.
Tratamento e acesso
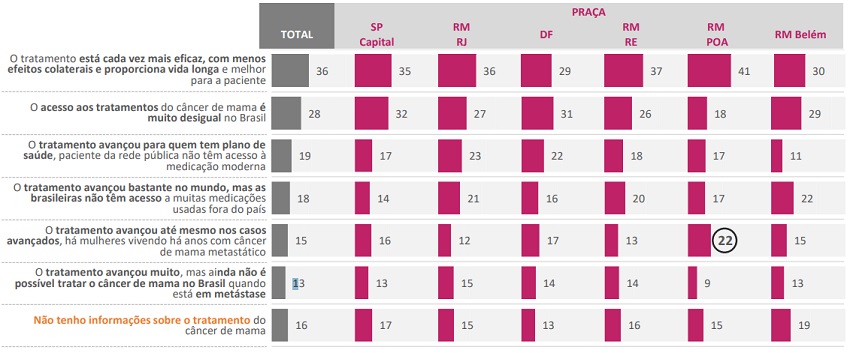
Quando perguntadas sobre a evolução do tratamento do câncer de mama no Brasil nos últimos cinco anos, a principal percepção das mulheres é a de que “o tratamento está cada vez mais eficaz, com menos efeitos colaterais, proporcionando uma vida melhor e mais longa”: essa é a opinião de 36% das respondentes, mas a taxa sobe para 47% entre aquelas com 60 anos ou mais de idade. Uma pequena parte da amostra (13%), contudo, ainda não está convencida da possibilidade de tratar o tumor em fase metastática.
Ainda em relação à evolução do tratamento do câncer de mama no Brasil, 28% das entrevistadas apontam para o acesso desigual no País. Além disso, uma em cada 5 respondentes a partir de 60 anos de idade acredita que, embora o tratamento tenha avançado bastante no mundo, as brasileiras ainda não têm acesso a muitas medicações usadas fora do País.
Na opinião de 19% das mulheres entrevistadas, o tratamento avançou para quem tem plano de saúde, mas as pacientes da rede pública não têm acesso às medicações mais modernas: essa visão é sensivelmente maior na região metropolitana do Rio de Janeiro, onde 23% das participantes concordam com a afirmação. Vale destacar, ainda, que 23% das mulheres mais jovens ouvidas pelo levantamento, entre 20 e 29 anos de idade, não têm nenhuma informação sobre o tratamento do câncer de mama no Brasil, conforme o gráfico a seguir:
Percepções sobre a evolução dos tratamentos para o câncer de mama